치근단 절제술 핵심 요약
- • 치근단 절제술은 신경이 죽어 염증이 생긴 치아를 발치 대신 살려보는 최후의 보존적 치료입니다.
- • 신경치료 후에도 6개월 이상 통증이 지속될 때 재신경치료가 불가능하거나 실패한 경우 훌륭한 대안이 됩니다.
- • 타 치과에서 시술 후 다시 염증이 생긴 경우에도 원인을 정확히 파악하면 재-치근단 절제술로 치아를 살릴 수 있습니다.
오늘은 타치과에서 신경치료와 치근단 절제술까지 받으셨음에도 또다시 고름이 차올라 저희 치과로 내원하셨던 환자분의 케이스를 소개해 드리려 합니다. 결과부터 말씀드리면, 재-치근단 절제술을 통해 치아를 무사히 살려낼 수 있었습니다.
블랑쉬치과가 자신 있게 말씀드릴 수 있는 진료 영역 중 하나가 바로 이것이거든요. 다른 치과에서 신경치료를 받았는데 여전히 통증이 남아 있는 치아, 한 번 치료에 실패한 치아를 다시 살려보는 일입니다. 임플란트 기술이 아무리 좋아졌다 해도 자연치보다 더 좋은 치아는 없으니, 이미 여러 번 손을 댄 치아라도 어떻게든 다양한 방법으로 살려보려 노력합니다.
저희 치과에서 “이 치아는 빼셔야겠습니다”라는 말씀을 드리는 경우는, 정말로 뺄 수밖에 없는 상황이라고 받아들이시면 됩니다.
오늘 글에서는 치근단 절제술이 어떤 치료인지, 어떤 신호가 있을 때 고려해야 하는지, 그리고 실제 케이스가 어떻게 진행되었는지 차근차근 풀어 드리겠습니다.
먼저 치근단 절제술이라는 시술이 정확히 무엇인지부터 짚어보겠습니다.
치근단 절제술이란 어떤 치료인가요?
치근단 절제술은 신경이 죽어 염증이 생긴 치아를 살려보는 최후의 방법이라고 생각하시면 됩니다.
치아 뿌리의 끝부분, 즉 치근단에 염증이 차올라 신경치료만으로는 더 이상 해결이 어려운 경우에 시행합니다. 잇몸을 절개해 뿌리 끝의 가장 마지막 3mm 정도를 잘라내고, 그 부위에 자리한 염증을 긁어낸 뒤, 신경관 안쪽을 신경 대체 물질로 막아 더 이상 염증이 재발하지 않도록 마무리하는 시술인데요.
한 가지 분명히 짚어야 할 부분이 있습니다. 치근단 절제술은 잇몸질환으로 치아를 잃게 되는 상황에서 쓰는 치료가 아닙니다. 어디까지나 신경 영역에서 발생한 염증을 다루는 시술이라는 점을 기억해 주시면 좋습니다.
그렇다면 어떤 흐름으로 판단해야 할지, 신경치료 이후의 단계를 정리해 보겠습니다.
신경치료 이후, 어떤 순서로 판단해야 할까요?
치아에 염증이 생겼을 때 곧바로 발치를 결정하는 것은 정답이 아닙니다. 자연치를 지키기 위해서는 단계별로 보존 치료를 시도해 보는 흐름이 정석입니다.
| 단계 | 상황 | 권장 치료 |
|---|---|---|
| 1단계 | 신경 손상·염증 의심 | 신경치료 |
| 2단계 | 신경치료 후 6개월이 지나도 통증 지속 | 재신경치료 |
| 3단계 | 재신경치료가 불가능하거나, 시행 후에도 증상 지속 | 치근단 절제술 |
| 최종 | 위 단계가 모두 어렵거나 실패한 경우 | 발치 후 보철 검토 |
치근단 절제술은 단순히 “치료가 까다롭다”는 이유로 선택되는 시술이 아니라, 자연치를 지키기 위한 마지막 보루로 시도해 보는 치료입니다.
다만 모든 치아가 치근단 절제술이 가능한 것은 아닙니다. 시도해 볼 만한 치아라면 적극적으로 시도해 보는 편이 좋고, 도저히 어려운 치아라면 다른 방법을 검토해야 합니다. 이 판단은 엑스레이와 CT로 치아 뿌리 상태를 정확히 본 뒤에 내려야 합니다.
이제 실제 환자분의 케이스를 보면서 치근단 절제술이 어떻게 진행되는지 살펴보겠습니다.
실제 케이스. 타치과 치근단 절제술 후 또다시 고름이 차오른 환자분
처음 내원 당시의 상태
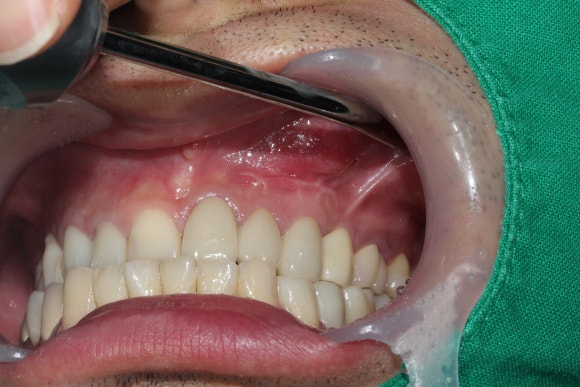
이 환자분은 처음 내원하셨을 때 이미 몇 개월 전 다른 치과에서 치근단 절제술을 받으셨던 흔적이 잇몸에 남아 있었습니다. 잇몸의 수술 상처는 1년 이내에 자연스럽게 사라지므로 그 자체는 크게 걱정하실 부분이 아닙니다.
문제는 다른 데 있었는데요. 송곳니 뿌리 부위의 잇몸이 많이 부어 있었고, 딱딱한 느낌이 드는 고름이 가득 차 있는 상태였습니다.
첫날은 환자분께서 약만 처방받기를 원하셔서 진통제만 처방해 드렸고, 일주일 뒤 다시 내원하시어 치근단 절제술을 받고 싶다고 말씀하셨습니다.
엑스레이·CT가 보여준 결정적 단서
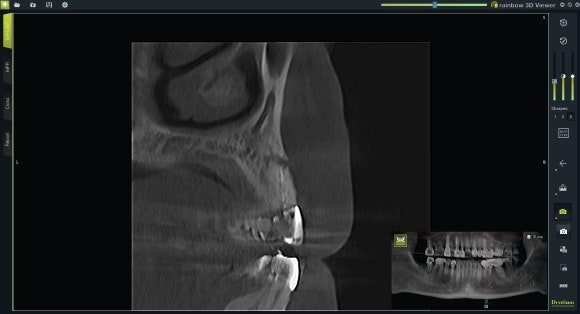
영상 검사 결과는 명확했습니다. 치아 뿌리 끝에 염증이 가득 차 있는 모습이 그대로 드러났는데요. 영상에서 하얗게 보이는 부분이 치아, 까맣게 보이는 부분이 염증입니다.
여기서 가장 주목해야 할 점이 있었습니다. 이전 치과의 치근단 절제술에서 정작 잘라냈어야 할 치아 뿌리 끝 3mm 부위가 그대로 남아 있었다는 사실입니다.
치근단 절제술은 보통 치아 뿌리의 가장 끝 3mm 정도를 절단하는 것을 의미합니다. 그런데 이 환자분의 경우 그 부위가 거의 그대로 남아 있었고, 염증은 십중팔구 그곳에서 기원했을 가능성이 높았습니다.
재-치근단 절제술이 진행된 순서
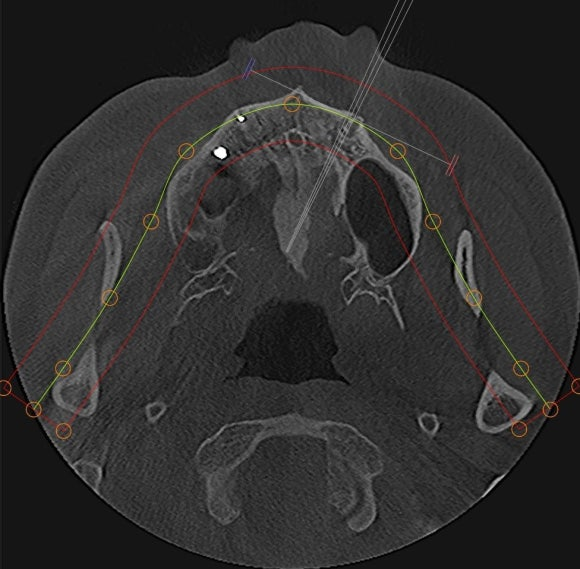
치료는 다음 순서로 이어졌습니다.
- 염증이 자리한 잇몸 부위를 절개합니다.
- 안쪽에 차 있던 염증을 꼼꼼히 긁어냅니다.
- 신경치료가 끝난 부위의 신경관에 신경 대체 물질인 MTA를 채워 넣습니다.
- 절개한 잇몸을 봉합하며 시술을 마무리합니다.
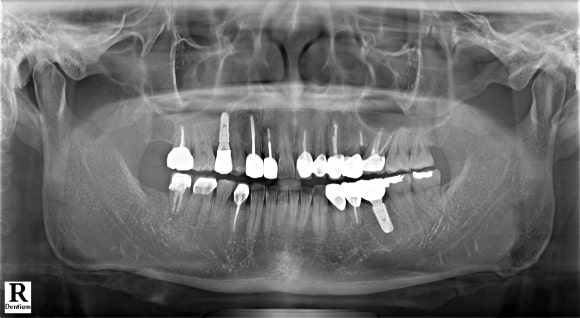
조금만 늦었다면 발치를 피하기 어려웠을 케이스였습니다. 하지만 마지막 보루라는 생각으로 재-치근단 절제술을 시도했고, 다행히 치아를 살릴 수 있었습니다. 이 환자분은 송곳니 외에도 치료할 부분이 더 있어, 현재까지 주기적으로 내원하시며 진료를 이어가고 있습니다.
이런 케이스를 마주할 때마다 다시 한번 떠올리게 되는 부분이 있습니다. 자연치를 살리는 일이 왜 그렇게까지 중요한가, 라는 점입니다.
자연치를 살리는 치료, 왜 끝까지 시도해야 할까요?
임플란트 기술은 분명 매년 좋아지고 있습니다. 그럼에도 변하지 않는 사실이 하나 있습니다. 자연치보다 더 좋은 치아는 존재하지 않는다는 점입니다.
그렇기 때문에 이미 여러 차례 치료받은 치아라 하더라도, 다양한 방법을 통해 어떻게든 살려보려 노력합니다. 신경치료, 재신경치료, 치근단 절제술로 이어지는 보존 치료의 단계가 존재하는 이유 역시 같은 맥락이거든요.
물론 도저히 살릴 수 없는 치아도 있습니다. 그런 경우에는 솔직하게 발치를 권해드리지만, 그 판단은 가능한 모든 보존 방법을 검토한 뒤에 내려져야 한다고 생각합니다.
블랑쉬치과는 환자분이 가지고 계신 자연치 한 개를 끝까지 지켜보려는 마음으로 진료에 임합니다. 살릴 수 있는 치아는 끝까지 살려보고, 그래도 어려울 때 다음 방법을 함께 고민하는 것이 저희가 환자분께 드릴 수 있는 가장 정직한 진료라고 믿습니다.
마무리. 무작정 빼는 것은 정답이 아닙니다
신경치료 후에도 통증이 사라지지 않는다면 우선 재신경치료를 고려하시고, 그래도 해결이 어려운 경우 치근단 절제술이라는 카드를 꺼내볼 수 있습니다. 다른 치과에서 한 번 시도하셨다고 해서 끝이 아닙니다. 원인이 명확히 짚이는 케이스라면, 재-치근단 절제술로 치아를 살려볼 수 있는 길이 열려 있기 때문입니다.
자연치는 한 번 잃으면 다시 돌아오지 않습니다. 보존할 수 있는 치아는 끝까지 보존해 보는 것, 그것이 치과의사로서의 제 원칙입니다.
신경치료 후에도 사라지지 않는 통증, 혹은 이미 치근단 절제술을 받았는데 다시 증상이 생긴 치아로 고민하고 계신다면, 무작정 발치 결정을 내리시기 전에 정확한 진단부터 받아보시기를 권해드립니다. 궁금하신 부분이 있다면 언제든 상담신청을 남겨주세요.
여러분의 오래가는 미소를 응원합니다. 지금까지 블랑쉬치과의원이었습니다. 감사합니다.